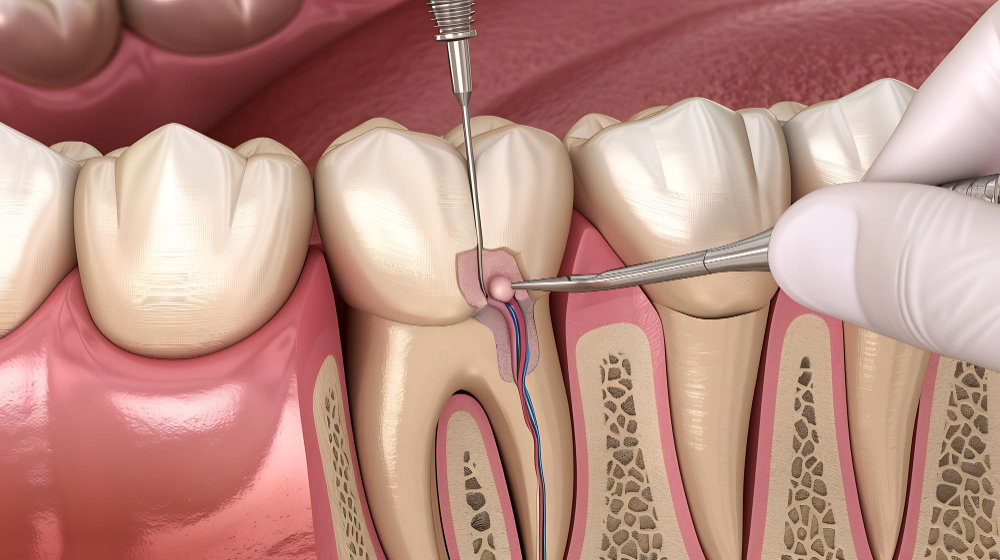
การรักษาปริทันต์อักเสบ: การแก้ไขโรคเหงือกระยะรุนแรง
ปริทันต์อักเสบคืออะไร?
ปริทันต์อักเสบ หรือ โรคปริทันต์ (Periodontitis) เป็นโรคเหงือกที่รุนแรงกว่าเหงือกอักเสบทั่วไป เกิดจากการอักเสบที่ลุกลามจากเหงือกไปยังเนื้อเยื่อและกระดูกที่หุ้มรอบรากฟัน ส่งผลให้เกิดการทำลายเนื้อเยื่อยึดฟันและกระดูกขากรรไกร หากไม่ได้รับการรักษาที่เหมาะสม อาจทำให้ฟันหลุดได้
ความแตกต่างระหว่างเหงือกอักเสบและปริทันต์อักเสบ
เหงือกอักเสบ (Gingivitis):
- การอักเสบเกิดขึ้นที่เหงือกเท่านั้น
- ยังไม่มีการทำลายเนื้อเยื่อยึดฟันและกระดูก
- สามารถรักษาให้หายขาดได้
- ไม่มีช่องว่างลึกระหว่างเหงือกกับฟัน
ปริทันต์อักเสบ (Periodontitis):
- การอักเสบลุกลามไปถึงเนื้อเยื่อยึดฟันและกระดูก
- มีการทำลายเนื้อเยื่อและกระดูกอย่างถาวร
- เป็นโรคเรื้อรังที่ต้องควบคุมตลอดชีวิต
- เกิดช่องว่างลึก (Pocket) ระหว่างเหงือกกับฟัน
สาเหตุและปัจจัยเสี่ยง
สาเหตุหลัก:
- การสะสมของคราบจุลินทรีย์และหินปูน – เป็นระยะเวลานาน
- เหงือกอักเสบที่ไม่ได้รับการรักษา – พัฒนาเป็นปริทันต์อักเสบ
- แบคทีเรียก่อโรค – บางชนิดที่มีความรุนแรงสูง
- การทำความสะอาดไม่เพียงพอ – เป็นเวลานาน
ปัจจัยเสี่ยงที่สำคัญ:
- อายุ – ความเสี่ยงเพิ่มขึ้นตามอายุ
- พันธุกรรม – ประวัติครอบครัวที่เป็นโรคเหงือก
- โรคเบาหวาน – ควบคุมน้ำตาลไม่ดี
- การสูบบุหรี่ – ลดการไหลเวียนเลือดและการรักษา
- ความเครียด – ส่งผลต่อระบบภูมิคุ้มกัน
- โรคภูมิคุ้มกันบกพร่อง – HIV, มะเร็ง
- ยาบางชนิด – ยาลดความดันโลหิต, ยาต้านการชัก
ระยะของโรคปริทันต์
ระยะเริ่มต้น (Early Periodontitis):
- ความลึกของช่องว่างระหว่างเหงือกกับฟัน 3-4 มิลลิเมตร
- เหงือกเลือดออกและบวมเล็กน้อย
- มีการสูญเสียกระดูกเล็กน้อย
- ยังไม่มีการเคลื่อนไหวของฟัน
ระยะกลาง (Moderate Periodontitis):
- ความลึกของช่องว่าง 4-6 มิลลิเมตร
- เหงือกอูดออกจากตัวฟันมากขึ้น
- การสูญเสียกระดูกปานกลาง
- ฟันอาจเริ่มเคลื่อนไหวเล็กน้อย
ระยะรุนแรง (Advanced Periodontitis):
- ความลึกของช่องว่างมากกว่า 6 มิลลิเมตร
- การสูญเสียกระดูกมาก
- ฟันเคลื่อนไหวได้ชัดเจน
- อาจมีหนองออกจากเหงือก
อาการและสัญญาณของปริทันต์อักเสบ
อาการที่พบได้บ่อย:
- เหงือกเลือดออกอย่างต่อเนื่อง – แม้แปรงฟันเบาๆ
- เหงือกบวมแดงและเจ็บปวด – ดูอักเสบชัดเจน
- ปากเหม็นรุนแรง – กลิ่นเหม็นที่ไม่หายไปด้วยการแปรงฟัน
- มีหนองออกจากเหงือก – เมื่อกดเหงือก
- ฟันดูยาวขึ้น – เหงือกอูดลงทำให้เห็นรากฟัน
- ฟันเคลื่อนไหวหรือโคลงไคลง – เมื่อใช้ลิ้นดันหรือกัด
- ฟันแยกออกจากกัน – เกิดช่องว่างระหว่างฟัน
- การเปลี่ยนแปลงของการกัด – รู้สึกว่าฟันไม่สบกัน
อาการที่ต้องรีบพบแพทย์:
- ฟันหลุดหรือเกือบหลุด
- อาการปวดรุนแรง
- บวมที่ใบหน้าหรือคาง
- มีไข้หรือรู้สึกไม่สบายตัว
การวินิจฉัยปริทันต์อักเสบ
ขั้นตอนการตรวจ:
1. การตรวจคลินิก
- ตรวจสภาพเหงือกและฟัน
- วัดความลึกของช่องว่างระหว่างเหงือกกับฟัน
- ตรวจการเคลื่อนไหวของฟัน
- ประเมินปริมาณหินปูนและคราบจุลินทรีย์
2. การถ่ายภาพรังสี
- เอกซเรย์ปริทันต์เต็มปาก
- ประเมินการสูญเสียกระดูกขากรรไกร
- ตรวจสอบการติดเชื้อรอบรากฟัน
3. การตรวจวิเคราะห์พิเศษ
- ตรวจเชื้อแบคทีเรียก่อโรค
- วิเคราะห์พันธุกรรม (ในบางกรณี)
- ตรวจระดับน้ำตาลในเลือด
วิธีการรักษาปริทันต์อักเสบ
การรักษาไม่ผ่าตัด (Non-Surgical Treatment):
1. การขูดหินปูนและขัดเกลาผิวราก (Scaling and Root Planing)
- ขูดหินปูนเหนือและใต้เหงือก
- ขัดเกลาผิวรากฟันให้เรียบ
- ใช้เครื่องมือด้วยมือและเครื่องขูดหินปูนอัลตราโซนิก
- อาจต้องทำหลายครั้งตามความรุนแรง
2. การฆ่าเชื้อในช่องว่างระหว่างเหงือกกับฟัน
- ล้างช่องว่างด้วยสารฆ่าเชื้อ
- ใส่ยาปฏิชีวนะเข้าไปในช่องว่าง
- ใช้เลเซอร์ในการฆ่าเชื้อ (ถ้ามี)
3. การใช้ยาปฏิชีวนะ
- ยาปฏิชีวนะเม็ดสำหรับกรณีการติดเชื้อรุนแรง
- ยาทาเฉพาะที่ในช่องว่างระหว่างเหงือกกับฟัน
- ยาบ้วนปากที่มีสารฆ่าเชื้อ
การรักษาด้วยการผ่าตัด (Surgical Treatment):
1. การผ่าตัดปรับแต่งเหงือก (Gingivectomy)
- ตัดเหงือกส่วนเกินและเนื้อเยื่อที่อักเสบ
- ปรับรูปร่างเหงือกให้เหมาะสม
- ช่วยให้ทำความสะอาดได้ง่ายขึ้น
2. การผ่าตัดลอกเหงือก (Flap Surgery)
- ผ่าเหงือกเพื่อเข้าถึงรากฟันและกระดูก
- ขูดหินปูนและเนื้อเยื่อที่เป็นอันตรายออก
- ปรับแต่งกระดูกและเย็บเหงือกกลับคืน
3. การเสริมเนื้อเยื่อและกระดูก
- ใส่วัสดุเสริมกระดูกในจุดที่กระดูกสูญหาย
- ใช้เมมเบรนชนิดพิเศษช่วยในการสร้างเนื้อเยื่อใหม่
- ฟื้นฟูเนื้อเยื่อยึดฟันและกระดูก
4. การปลูกเหงือก (Gum Grafting)
- นำเหงือกจากส่วนอื่นมาปลูกในจุดที่เหงือกอูด
- ใช้เนื้อเยื่อจากเพดานหรือธนาคารเนื้อเยื่อ
- ปกป้องรากฟันที่เปิดออกมา
การดูแลหลังการรักษา
ในช่วง 24-48 ชั่วโมงแรก:
- ใช้ถุงน้ำแข็งประคบ – ลดบวมและเจ็บปวด
- รับประทานอาหารเหลวและอ่อน – หลีกเลี่ยงการเคี้ยวที่บริเวณที่รักษา
- หลีกเลี่ยงการบ้วนปาก – ในช่วง 24 ชั่วโมงแรก
- ไม่สูบบุหรี่ – ชะลอการหาย
การดูแลระยะยาว:
- แปรงฟันด้วยความระมัดระวัง – ใช้แปรงสีฟันขนนุ่ม
- ใช้ไหมขัดฟันทุกวัน – ทำความสะอาดซอกฟัน
- บ้วนปากด้วยน้ำเกลือ – ช่วยฆ่าเชื้อและลดอักเสบ
- รับประทานยาตามแพทย์สั่ง – ครบกำหนดเวลา
- มาตรวจติดตามตามนัด – สำคัญมากในการประเมินผล
การดูแลตนเองเพื่อควบคุมโรค
การทำความสะอาดที่บ้าน:
- แปรงฟันอย่างถูกวิธี – ใช้เทคนิค Bass หรือ Modified Bass
- ใช้ไหมขัดฟันทุกวัน – ทำความสะอาดใต้เหงือก
- ใช้แปรงซอกฟัน – สำหรับจุดที่ไหมขัดฟันไม่ถึง
- บ้วนปากด้วยน้ำยาฆ่าเชื้อ – ช่วยควบคุมแบคทีเรีย
การเปลี่ยนแปลงพฤติกรรม:
- เลิกสูบบุหรี่ – ปัจจัยสำคัญที่สุดในการรักษา
- ควบคุมโรคเบาหวาน – รักษาระดับน้ำตาลให้อยู่ในเกณฑ์ปกติ
- ลดความเครียด – ผ่านการออกกำลังกาย สมาธิ
- รับประทานอาหารที่มีประโยชน์ – เพิ่มวิตามินและแร่ธาตุ
อาหารเสริมและโภชนาการ
สารอาหารที่ช่วยในการรักษา:
- วิตามิน C – ช่วยสร้างคอลลาเจนและสมานแผล
- วิตามิน D – ช่วยดูดซึมแคลเซียม
- แคลเซียม – เสริมสร้างกระดูกและฟัน
- โอเมก้า 3 – ลดการอักเสบ
- สารต้านอนุมูลอิสระ – ป้องกันการทำลายเนื้อเยื่อ
อาหารที่ควรหลีกเลี่ยง:
- น้ำตาลและขนมหวาน – เป็นอาหารของแบคทีเรีย
- อาหารแปรรูป – มีสารเสริมอาหารที่อาจก่อการอักเสบ
- อาหารเปรี้ยวจัด – อาจทำให้เหงือกระคายเคือง
- เครื่องดื่มแอลกอฮอล์ – ส่งผลต่อการรักษา
การติดตามและการรักษาประจำ
ความถี่ในการตรวจ:
- เดือนที่ 1-3 – ตรวจทุก 2-4 สัปดาห์
- เดือนที่ 4-6 – ตรวจทุก 6-8 สัปดาห์
- หลังจากนั้น – ตรวจทุก 3-4 เดือน
การรักษาประจำ:
- ขูดหินปูนและทำความสะอาด – ทุก 3-4 เดือน
- ตรวจวัดความลึกของช่องว่าง – ประเมินการตอบสนองต่อการรักษา
- ถ่ายภาพรังสี – ทุก 6-12 เดือน
- ปรับแผนการรักษา – ตามความจำเป็น
ภาวะแทรกซ้อนและการป้องกัน
ภาวะแทรกซ้อนที่อาจเกิดขึ้น:
- การสูญเสียฟัน – ฟันหลุดหรือต้องถอนออก
- การติดเชื้อลุกลาม – ติดเชื้อในกระแสเลือดหรือกระดูก
- ปัญหาสุขภาพโดยรวม – เสี่ยงต่อโรคหัวใจ เบาหวาน
- ปัญหาการกัดเคี้ยว – ส่งผลต่อการรับประทานอาหาร
การป้องกันภาวะแทรกซ้อน:
- ปฏิบัติตามคำแนะนำของแพทย์ – อย่างเคร่งครัด
- รักษาสุขภาพช่องปากอย่างต่อเนื่อง – ไม่ละเลย
- ควบคุมโรคประจำตัว – เบาหวาน ความดันโลหิต
- มาตรวจติดตามตามนัด – ไม่ขาดนัด
ต้นทุนและแผนการรักษา
ปัจจัยที่ส่งผลต่อต้นทุน:
- ความรุนแรงของโรค – ยิ่งรุนแรงต้นทุนยิ่งสูง
- จำนวนฟันที่ได้รับผลกระทบ – ฟันหลายซี่ใช้เวลาและต้นทุนมาก
- ความจำเป็นในการผ่าตัด – การผ่าตัดมีต้นทุนสูงกว่าการรักษาปกติ
- การใช้เทคโนโลยีพิเศษ – เลเซอร์ วัสดุเสริมกระดูก
วางแผนการรักษา:
- ประเมินสถานการณ์ – ร่วมกับทันตแพทย์
- กำหนดลำดับความสำคัญ – รักษาส่วนที่เร่งด่วนก่อน
- วางแผนระยะยาว – การรักษาและการดูแลต่อเนื่อง
- พิจารณาทางเลือกการรักษา – หาวิธีที่เหมาะสมกับสถานการณ์
เทคโนโลยีใหม่ในการรักษา
นวัตกรรมที่ช่วยเพิ่มประสิทธิภาพ:
- เลเซอร์ทันตกรรม – ลดความเจ็บปวดและเวลาหาย
- การสร้างเนื้อเยื่อด้วยสเต็มเซลล์ – ฟื้นฟูเนื้อเยื่อที่สูญหาย
- วัสดุเสริมกระดูกรุ่นใหม่ – มีประสิทธิภาพสูงกว่า
- การตรวจวินิจฉัยด้วย AI – ประเมินความเสี่ยงได้แม่นยำ
สรุป
ปริทันต์อักเสบเป็นโรคเหงือกที่รุนแรงและเป็นอันตรายต่อสุขภาพช่องปากและสุขภาพโดยรวม แต่สามารถรักษาและควบคุมได้หากได้รับการดูแลที่เหมาะสม การรักษาที่ประสบความสำเร็จต้องอาศัยความร่วมมือระหว่างทันตแพทย์และผู้ป่วย
การตรวจพบและรักษาตั้งแต่ระยะเริ่มต้นจะช่วยป้องกันการสูญเสียฟันและภาวะแทรกซ้อนที่ร้ายแรง การดูแลสุขภาพช่องปากอย่างต่อเนื่องและการเปลี่ยนแปลงพฤติกรรมที่ดีต่อสุขภาพเป็นกุญแจสำคัญในการควบคุมโรคนี้
หากคุณมีอาการของปริทันต์อักเสบ เช่น เหงือกเลือดออกอย่างต่อเนื่อง ฟันเคลื่อนไหว หรือมีกลิ่นปากเหม็น ควรปรึกษาทันตแพทย์ผู้เชี่ยวชาญโดยเร็วที่สุด เพื่อรับการวินิจฉัยและรักษาที่ถูกต้อง
